診療科のご案内

外科 (げか)
食道グループ
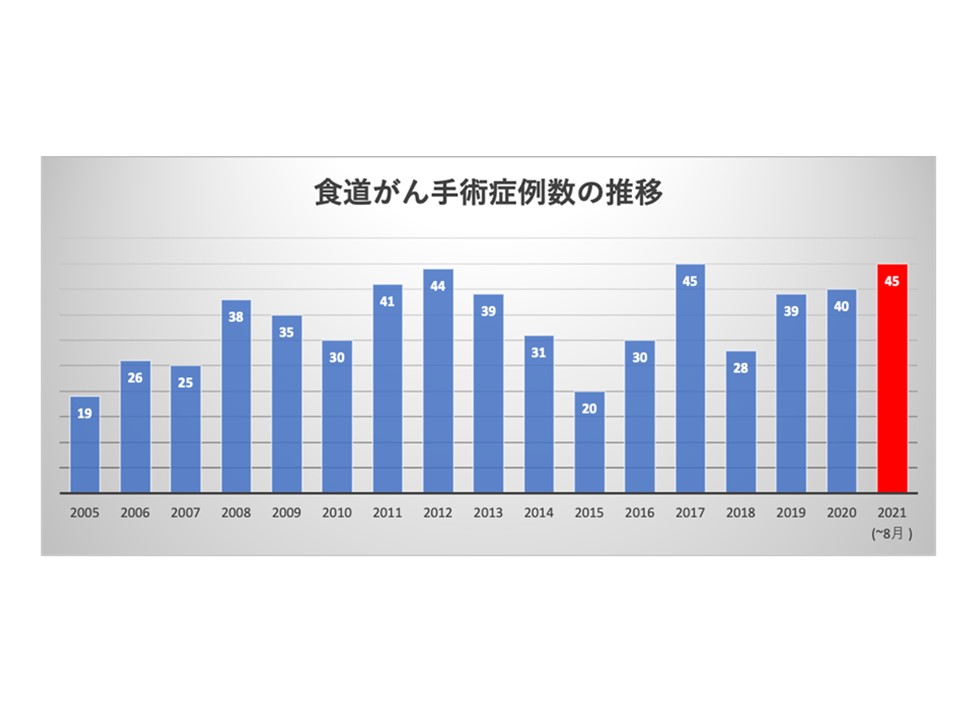
食道グループでもやはり対象の疾患は悪性の食道がんが中心であります.食道がんの手術といいますと,食道自体が体の一番深いところを走行しており,かつリンパ節転移も多いため頚部,胸部,腹部からのアプローチが必要な大がかりで高難度な術式であります.当院では以前から食道がん手術にも胸腔鏡を用いた低侵襲手術に取り組んできましたが,2020年7月からはさらに,これらの手術を中四国でも数人しかいない食道外科専門医,内視鏡外科認定の両方の資格を持った術者が行う体制となっております.
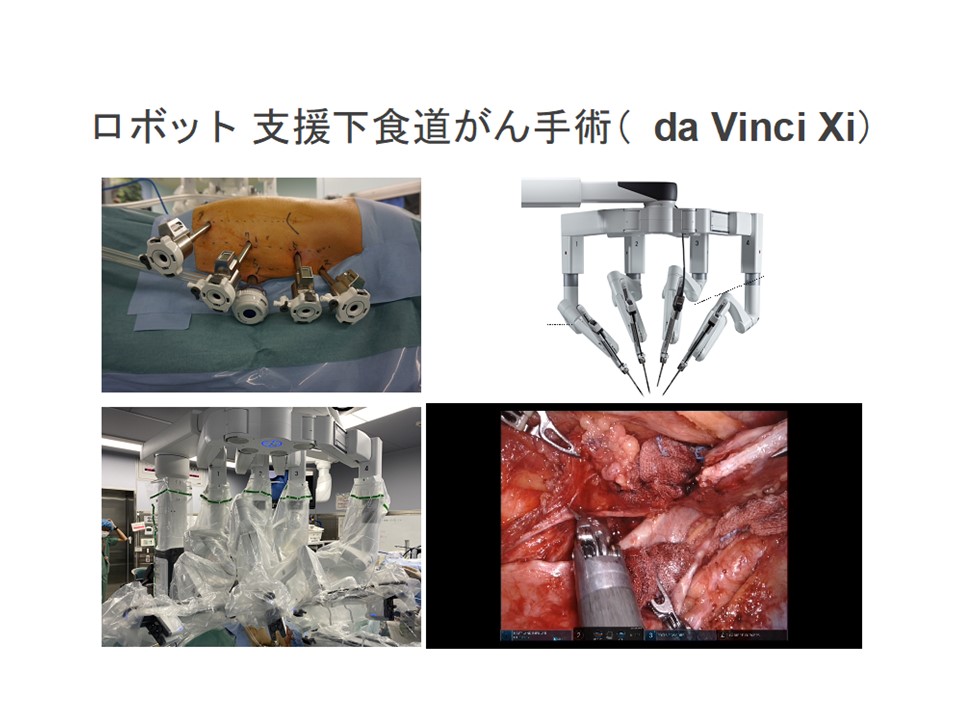
また最新の低侵襲食道がん手術であるda Vinci Viシステムを用いたロボット支援下手術も2020年9月に開始し,すでに30例以上を行っています.ロボット支援下手術は拡大視の3D映像を見ながら多関節機能を有する鉗子での操作が可能であり,より繊細で安全な手術が可能となり,食道がん手術のような高難度手術には最適であると考えています.なお同手術も広島県で唯一人の食道部門ロボット支援手術認定プロクターが行っております.さらに究極の食道がん低侵襲手術といわれている胸部操作を伴わない縦隔鏡下食道切除術にも適応を選んで取り組んでおります.
コロナ禍で一時,手術症例数は減少傾向でありましたが,上記のような取り組みの甲斐あってか最近,紹介患者さんの数も徐々に回復してきており,2021年は8月の時点で過去最高だった年の症例数を超えており,年間手術症例数は60例以上になりそうです.そしてその多くが低侵襲手術で行われています.
食道がんの症例の治療方針につきましては週一回,外科だけでなく内科,放射線科の先生方を交えてカンファレンスを行い,一例一例,最善の治療法を目指して取り組んでいます.そして初診時にはとても切除できず,食事もままならない状態で来られた患者さんが三科合同での集学的治療を行い,根治ならびに長期生存が得られることも増えてきているように感じています.
広島市民病院食道グループは今後も広島における食道疾患治療の最後の砦を目指して診療に当たっていく所存であります.
また最新の低侵襲食道がん手術であるda Vinci Viシステムを用いたロボット支援下手術も2020年9月に開始し,すでに30例以上を行っています.ロボット支援下手術は拡大視の3D映像を見ながら多関節機能を有する鉗子での操作が可能であり,より繊細で安全な手術が可能となり,食道がん手術のような高難度手術には最適であると考えています.なお同手術も広島県で唯一人の食道部門ロボット支援手術認定プロクターが行っております.さらに究極の食道がん低侵襲手術といわれている胸部操作を伴わない縦隔鏡下食道切除術にも適応を選んで取り組んでおります.
コロナ禍で一時,手術症例数は減少傾向でありましたが,上記のような取り組みの甲斐あってか最近,紹介患者さんの数も徐々に回復してきており,2021年は8月の時点で過去最高だった年の症例数を超えており,年間手術症例数は60例以上になりそうです.そしてその多くが低侵襲手術で行われています.
食道がんの症例の治療方針につきましては週一回,外科だけでなく内科,放射線科の先生方を交えてカンファレンスを行い,一例一例,最善の治療法を目指して取り組んでいます.そして初診時にはとても切除できず,食事もままならない状態で来られた患者さんが三科合同での集学的治療を行い,根治ならびに長期生存が得られることも増えてきているように感じています.
広島市民病院食道グループは今後も広島における食道疾患治療の最後の砦を目指して診療に当たっていく所存であります.

胃グループ
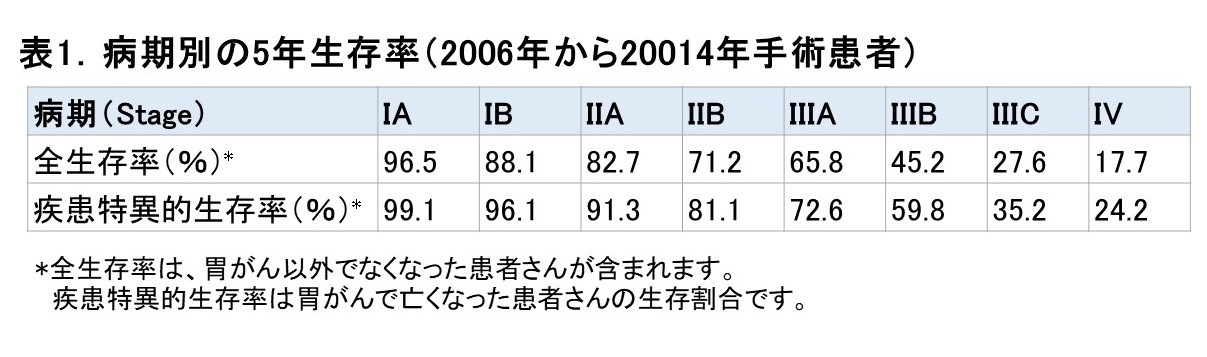
当グループでは、初診から、入院、手術、術後の外来フォローまで、胃がん治療の専門医が責任をもって担当いたします。胃がん治療ガイドラインに則し、胃がんの進行度や患者さん様の状況に応じて、早期胃がんに対しては(可能であれば)機能温存手術を、進行胃がんに対しては定型手術を行います。より患者さんの負担を軽減する腹腔鏡手術やロボット手術などの低侵襲手術にも対応しています。また、切除が困難と判断される胃がんに対しても、抗がん剤治療と手術治療を組み合わせながら、積極的に治癒を目指します。手術症例件数では中国・四国ではトップクラスであり、豊富な経験に基づく適切な治療方針の決定と安全で確実な手術で、優れた治療成績を実現しています(表1)。

内視鏡内科、抗がん剤治療を行う腫瘍内科、緩和ケア科、放射線診断科、病理診断科、薬剤部などと連携したチームで医療を行っておりますので、胃がんの進行度にかかわらず、胃がんと診断された患者さんは、まずは当胃グループを窓口として受診ください。内視鏡(胃カメラ)切除が可能と判断すれば、内視鏡内科に紹介します。
当グループの特徴
1.残せる胃や機能は残す!機能温存手術
胃を切除すると、摂取できる食事量が減り、胃の機能も低下することで、体重が10-20%程、減少することがあります。とくに胃全摘では、手術の侵襲も大きくなり、さらに体重が減少してしまい、術後の生活の質(QOL; Quality of Life)に大きく影響することが報告されています。
そこで、当グループは、「残せる胃や機能は残す、がんは残さない」をモットーに、早期胃がんの患者さんにおいて、治癒を前提として胃の機能温存に力を注いでいます。
胃の機能温存の工夫として、上部の胃癌に対する「噴門側胃切除術」(図1)や幽門を残す「幽門保存胃切除術」(図2)と切除する胃の範囲を縮小し、少しでも胃を多く残す術式を導入しています。またそれらに加え、自律神経腹腔枝(胃や腸管を機能させる神経)や幽門の動きを司る血管や神経を温存します。
そこで、当グループは、「残せる胃や機能は残す、がんは残さない」をモットーに、早期胃がんの患者さんにおいて、治癒を前提として胃の機能温存に力を注いでいます。
胃の機能温存の工夫として、上部の胃癌に対する「噴門側胃切除術」(図1)や幽門を残す「幽門保存胃切除術」(図2)と切除する胃の範囲を縮小し、少しでも胃を多く残す術式を導入しています。またそれらに加え、自律神経腹腔枝(胃や腸管を機能させる神経)や幽門の動きを司る血管や神経を温存します。
機能温存手術
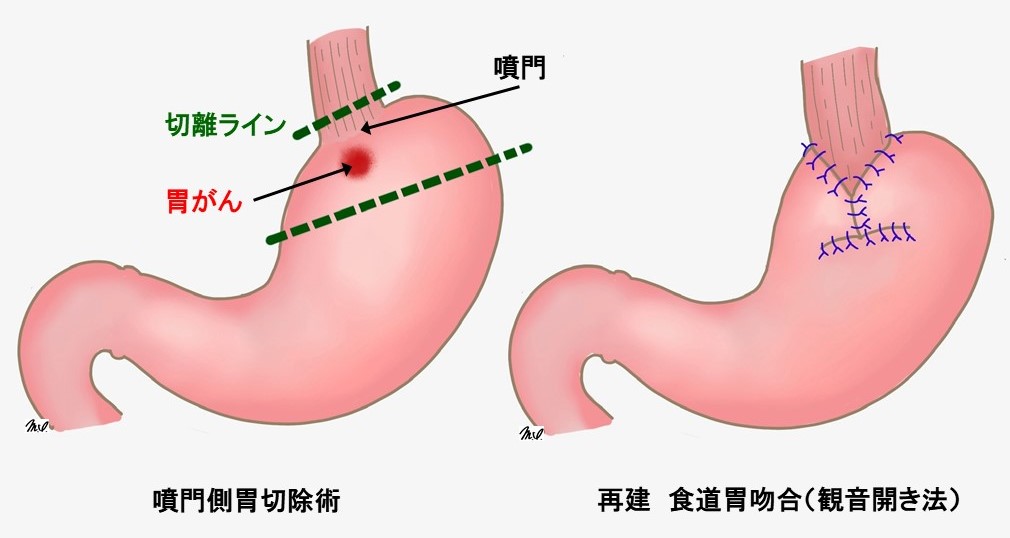 図1 噴門側胃切除
図1 噴門側胃切除 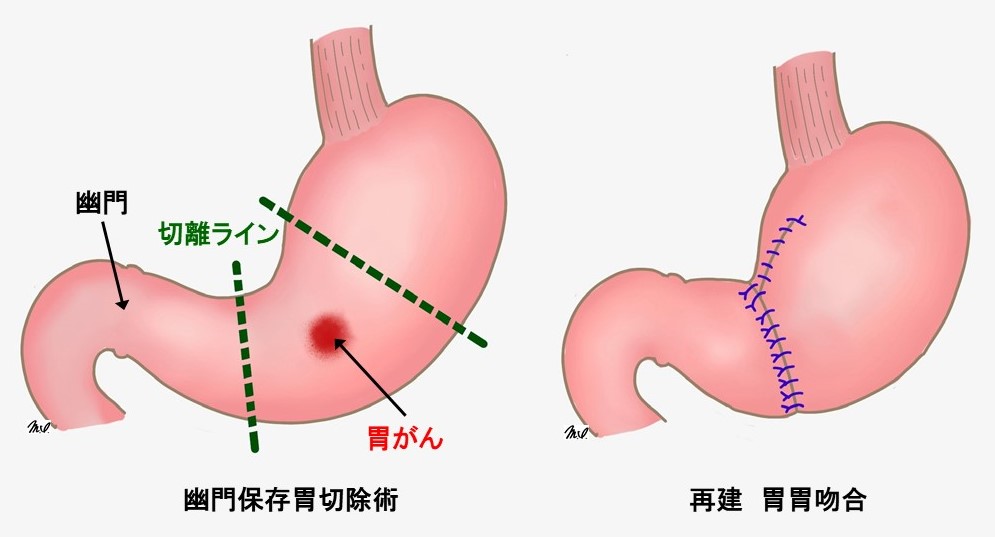 図2 幽門保存胃切除術
図2 幽門保存胃切除術
2. あきらめない治療!Conversion Surgery(コンバージョンサージェリー)
通常の切除範囲からはなれたリンパ節に転移を認める場合は、手術のみで治すことが困難と考えられています。当グループでは、抗がん剤治療を組み合わせながら、積極的に手術治療を行っています。手術前に抗がん剤治療(術前化学療法)を行い、がんを縮小させてから、広範囲のリンパ節を切除する胃切除を行うことで、治療成績の向上をめざします。
また、肝臓など胃以外の臓器に転移(遠隔転移)が見られるような非常に進行した胃がんは、ステージⅣに分類されます。基本的には手術の適応ではなく、抗がん剤治療が第一選択の治療となり、治癒の可能性が非常に低いとされています。しかし、抗がん剤治療を行い、効果があると、切除が可能になる場合もあります。これをConversion Surgery(コンバージョンサージェリー)といいます。すべての患者さんにおいて、この治療が可能になるわけではありませんし、標準的な治療ではありませんが、当グループは、非常に進行した胃がんにおいて、Conversion Surgeryこそ治癒のチャンスがあると考えています。このように、抗がん剤治療と手術治療を組み合わせて、積極的に治癒を目指すあきらめない治療に取り組んでいます。
また、肝臓など胃以外の臓器に転移(遠隔転移)が見られるような非常に進行した胃がんは、ステージⅣに分類されます。基本的には手術の適応ではなく、抗がん剤治療が第一選択の治療となり、治癒の可能性が非常に低いとされています。しかし、抗がん剤治療を行い、効果があると、切除が可能になる場合もあります。これをConversion Surgery(コンバージョンサージェリー)といいます。すべての患者さんにおいて、この治療が可能になるわけではありませんし、標準的な治療ではありませんが、当グループは、非常に進行した胃がんにおいて、Conversion Surgeryこそ治癒のチャンスがあると考えています。このように、抗がん剤治療と手術治療を組み合わせて、積極的に治癒を目指すあきらめない治療に取り組んでいます。
3. より患者さんの負担軽減のために!低侵襲治療
1)腹腔鏡手術
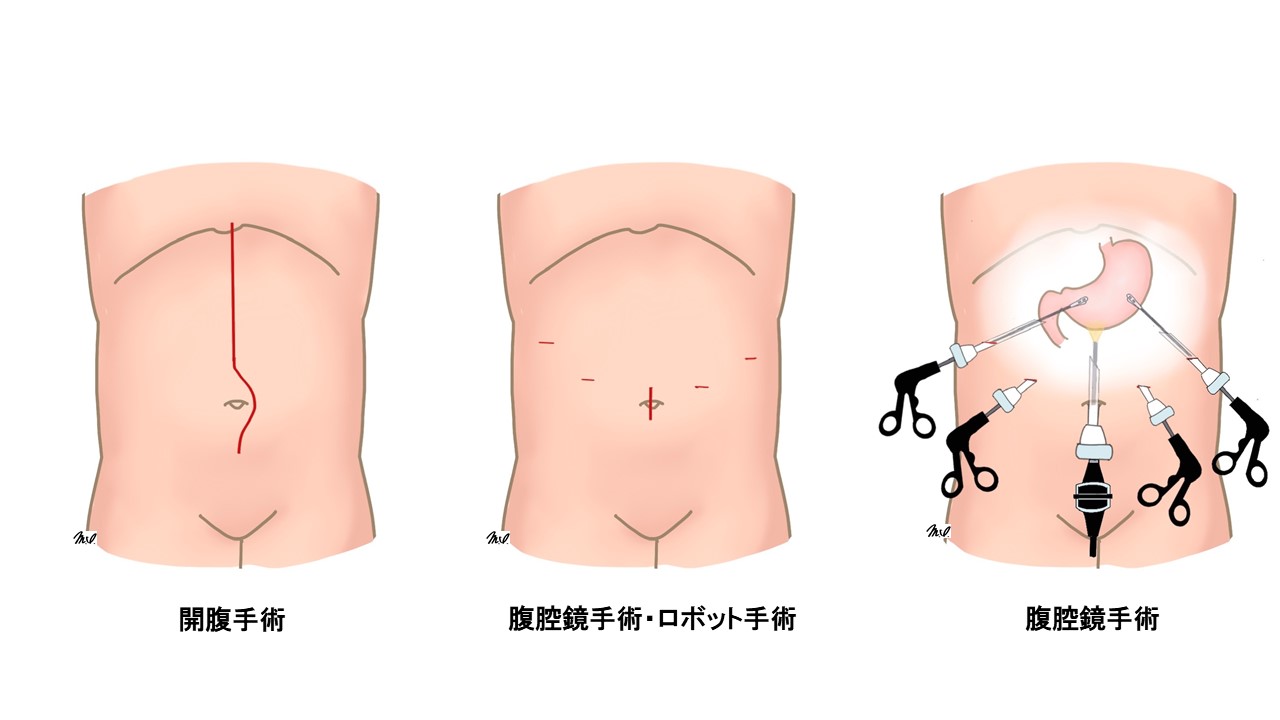
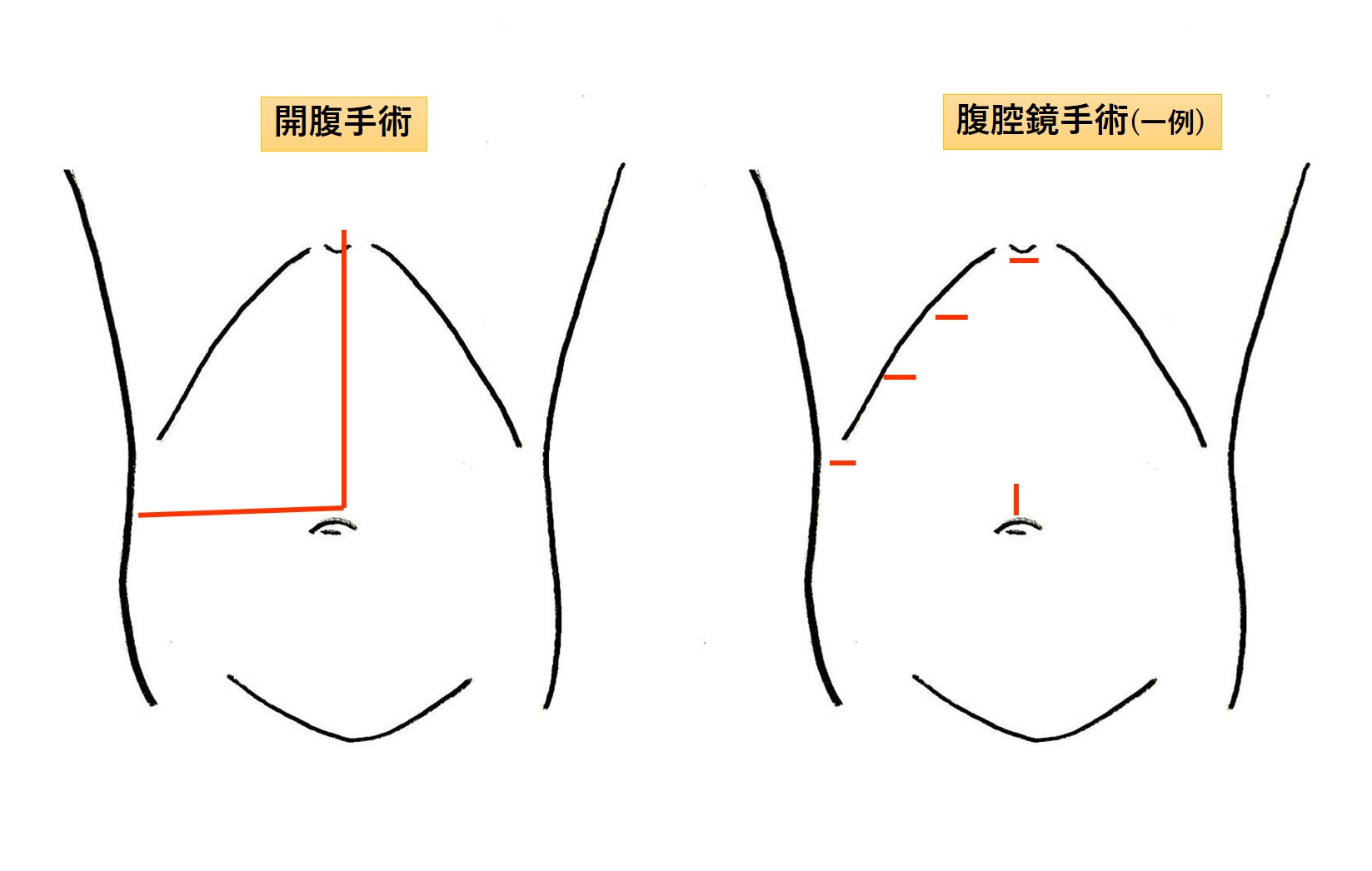
胃がんの手術は、おなかを切開する「開腹手術」のほかに、腹部に数か所小さな穴を開け、そこから腹部を炭酸ガスでふくらませ、棒状のカメラや鉗子(かんし)などの器具を入れて手術をする「腹腔鏡手術」というアプローチ方法もあります(図3)。腹腔鏡手術は、開腹手術よりも創が小さく、手術後の回復が早く、かつ早期胃がんにおいては開腹手術と同等の治療効果があることが証明されており、胃がん治療ガイドラインでは、早期胃がんに対する腹腔鏡手術は標準手術として推奨されています。
当グループには腹腔鏡手術の十分な経験を有する技術認定医が在籍しており、最大限安全に配慮しながら、病状や希望に応じて手術を行っています。
胃がんの手術は、おなかを切開する「開腹手術」のほかに、腹部に数か所小さな穴を開け、そこから腹部を炭酸ガスでふくらませ、棒状のカメラや鉗子(かんし)などの器具を入れて手術をする「腹腔鏡手術」というアプローチ方法もあります(図3)。腹腔鏡手術は、開腹手術よりも創が小さく、手術後の回復が早く、かつ早期胃がんにおいては開腹手術と同等の治療効果があることが証明されており、胃がん治療ガイドラインでは、早期胃がんに対する腹腔鏡手術は標準手術として推奨されています。
当グループには腹腔鏡手術の十分な経験を有する技術認定医が在籍しており、最大限安全に配慮しながら、病状や希望に応じて手術を行っています。
図3 開腹手術と腹腔鏡手術・ロボット手術の切開創
2)ロボット支援下手術
ロボット支援下手術は、術者の動きを忠実に再現する鉗子(かんし)をもったペイシェントカート(患者側で動く機械)を術者がコンソールで操作し、手術を行います(写真1、2)。ロボットの鉗子が人の手以上に自由に動き、さらに手振れ防止機能や高精細3D視野のカメラがあるため、腹腔鏡手術よりも精密で繊細な手術操作が可能です。そのため、胃がん手術において腹腔鏡手術よりも合併症を減らすことが期待されており、より患者さんの負担を軽減させる手術を提供できると考えています。
当科では、2019年より手術支援ロボット「ダヴィンチda Vinci Xi」を導入し、「ロボット支援下胃切除術」を開始し、現在は胃がんに対する胃切除術を保険適用で受けていただくことができます。今までの開腹手術や腹腔鏡手術の経験を活かし、機能温存手術から進行胃がんに対する手術まで幅広く適応しております。
ロボット手術の適応に関しては、患者さんの全身状態、胃がんの進行度によります。ロボット手術に関連したご質問などは、担当医にご相談ください。
ロボット支援下手術は、術者の動きを忠実に再現する鉗子(かんし)をもったペイシェントカート(患者側で動く機械)を術者がコンソールで操作し、手術を行います(写真1、2)。ロボットの鉗子が人の手以上に自由に動き、さらに手振れ防止機能や高精細3D視野のカメラがあるため、腹腔鏡手術よりも精密で繊細な手術操作が可能です。そのため、胃がん手術において腹腔鏡手術よりも合併症を減らすことが期待されており、より患者さんの負担を軽減させる手術を提供できると考えています。
当科では、2019年より手術支援ロボット「ダヴィンチda Vinci Xi」を導入し、「ロボット支援下胃切除術」を開始し、現在は胃がんに対する胃切除術を保険適用で受けていただくことができます。今までの開腹手術や腹腔鏡手術の経験を活かし、機能温存手術から進行胃がんに対する手術まで幅広く適応しております。
ロボット手術の適応に関しては、患者さんの全身状態、胃がんの進行度によります。ロボット手術に関連したご質問などは、担当医にご相談ください。
ダヴィンチ・サージカルシステムを使用したロボット手術
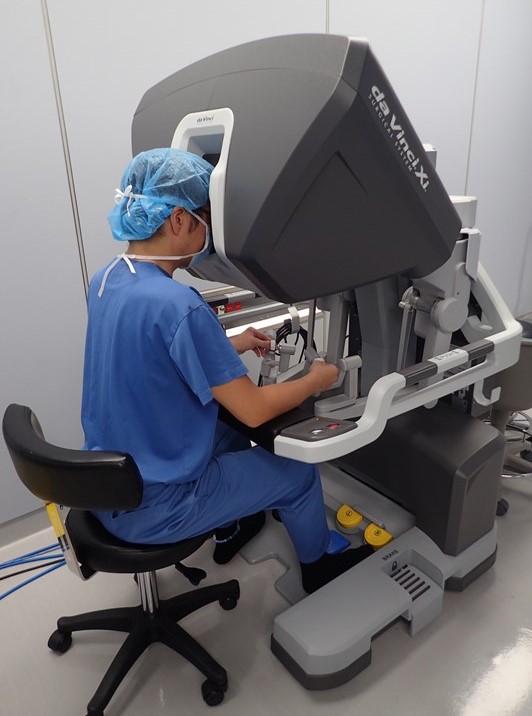 写真1 コンソール(術者)
写真1 コンソール(術者) 写真2 実際の手術風景
写真2 実際の手術風景
胃グループ Q & A
1.早期胃がん*は内視鏡(胃カメラ)治療で治るの?
内視鏡的に切除する治療法は内視鏡的胃粘膜切除術(EMR)や内視鏡的胃粘膜下層剥離術(ESD)と呼ばれ、胃粘膜を一括して広く切除する方法が行われています。極めて早期の胃がんであれば治ります。しかしながら、大きさや潰瘍形成の有無、細胞の悪性度により細かな規定があり、すべての早期胃がんが内視鏡で治るという訳ではありません。顕微鏡検査の結果、内視鏡的切除では治ったと言えない胃がんは、原則として外科手術となります。
*早期胃がんとは、がんの深さ(深達度)が粘膜下層までのがんと定義されており、リンパ節転移の有無は定義には含まれません。そして、早期胃がんでもリンパ節転移があった場合には再発が起きうることも事実です。 しかし、多くの早期胃がんは適切なリンパ節郭清を伴う胃切除術を行えば治る可能性が高いといえます。
*早期胃がんとは、がんの深さ(深達度)が粘膜下層までのがんと定義されており、リンパ節転移の有無は定義には含まれません。そして、早期胃がんでもリンパ節転移があった場合には再発が起きうることも事実です。 しかし、多くの早期胃がんは適切なリンパ節郭清を伴う胃切除術を行えば治る可能性が高いといえます。
2.手術になるとすれば、どんな手術になるの?
内視鏡的切除の適応ではないと判断された胃がんや内視鏡的切除後の顕微鏡検査の結果でリンパ管や血管のなかにがん細胞が入り込んでいることが判明した場合などは、胃の周囲のリンパ節に転移をきたしている可能性がありますので、手術をお勧めします。
手術では、胃と周囲の転移している可能性のあるリンパ節を含む組織を、まとめて一括切除します。胃がんができている場所やその進行度、患者さんの身体状況を考慮し、胃がん治療ガイドラインに則り、術式を決定します。進行具合が高度であると、広範囲の切除を要する手術が必要となる場合もあります。また手術前に抗がん剤治療を行ってから、切除を行う場合もあります。前述の「当グループの特徴」もご参照ください。
手術では、胃と周囲の転移している可能性のあるリンパ節を含む組織を、まとめて一括切除します。胃がんができている場所やその進行度、患者さんの身体状況を考慮し、胃がん治療ガイドラインに則り、術式を決定します。進行具合が高度であると、広範囲の切除を要する手術が必要となる場合もあります。また手術前に抗がん剤治療を行ってから、切除を行う場合もあります。前述の「当グループの特徴」もご参照ください。
3.腹腔鏡手術で治療をうけたいのですが?
腹腔鏡手術の技術的進歩は目覚ましく、胃がん外科の世界でも腹腔鏡を用いた手術は標準化されてきております。全国規模の臨床試験で早期胃がんにおいては開腹手術と同等の治療効果があることが証明され、当院でも多くの腹腔鏡手術を行っています。全国には、胃がん手術のほとんどを腹腔鏡手術で行っている施設もありますが、当グループでは、患者さんの胃がんの治癒を第一に考え、開腹手術や腹腔鏡手術にこだわらず、最適と思われる治療法を推奨いたします。
また、胃GIST(消化管間葉系腫瘍)などの胃粘膜下腫瘍も腹腔鏡手術で治療していますが、最近では腹腔鏡内視鏡合同手術-LECS-という手術手技を導入しており、より低侵襲な手術を行っています。
また、胃GIST(消化管間葉系腫瘍)などの胃粘膜下腫瘍も腹腔鏡手術で治療していますが、最近では腹腔鏡内視鏡合同手術-LECS-という手術手技を導入しており、より低侵襲な手術を行っています。
4.手術した後に抗癌剤投与は必要ですか?
手術後の顕微鏡検査で、胃がんの進行度(ステージ)が決定します。その進行度によって、胃がん治療ガイドラインに則り、抗がん剤治療をお勧めする場合があります。切除しえたと考えられても、一定の確率で再発する危険性があるからです。その再発率をさげることを目的に行う抗がん剤治療を術後補助化学療法といいます。術後補助化学療法は、ステージIIでは、内服の抗がん剤を1年間、ステージIIIでは、それに加えて、半年間の点滴の抗がん剤を併用することを推奨されています。しかしながら、患者さんの状況によりかわりますので、適宜、最適と思われる術後補助化学療法をお勧めいたします。ご不明な点がございましたら、担当医にご相談ください。
5.ものすごく進行した胃がんはどのような治療法があるのでしょうか?
胃がんが高度に進行すると、がんの進展が、全身に広がります(転移します)。他臓器に転移を要する胃がん(ステージIV)は、残念ながら医学が進歩した現在であっても、治癒することが非常に難しい病態です。高度に進行した胃がんは手術で取りきれることが難しく(治癒切除不能)、手術で切除しえたとしても、術後に高確率で再発を認める場合が多いです。手術で治癒切除が困難である場合は、抗がん剤治療が第一選択となり、抗がん剤でがんの進行を抑えていく方針となります。
近年、分子標的薬や免疫チェックポイント阻害剤など、胃がんに有効とされる新しい薬剤が保険適応となり、良好な治療効果の報告を認めます。さらに、抗がん剤治療と手術治療を組み合わせて、積極的に治癒を目指す、Conversion Surgery(コンバージョンサージェリー)が行える場合もあり、当グループでは、積極的に取り組んでいます。詳しくは、2. あきらめない治療!Conversion Surgery(コンバージョンサージェリー)をご覧ください。
近年、分子標的薬や免疫チェックポイント阻害剤など、胃がんに有効とされる新しい薬剤が保険適応となり、良好な治療効果の報告を認めます。さらに、抗がん剤治療と手術治療を組み合わせて、積極的に治癒を目指す、Conversion Surgery(コンバージョンサージェリー)が行える場合もあり、当グループでは、積極的に取り組んでいます。詳しくは、2. あきらめない治療!Conversion Surgery(コンバージョンサージェリー)をご覧ください。
6.胃癌は再発したらもう駄目なのでしょうか?
残念ながら胃がんは再発すると通常治癒することはありません。どれだけの間、生活の質(QOL; Quality of Life)を保ちながら、がんと共存できるかということになります。しかしながら、近年、使用できる抗がん剤のメニュー(レジメン)の開発が進み、治療の選択の幅が広がりました。さらに前述のような分子標的薬や免疫チェックポイント阻害剤などの新規薬剤の登場により、以前よりも治療効果が向上し、通常に日常生活や勤務を続けながら1年、2年あるいは3年以上、がんと共存しつつ生存されておられる方が増えてきています。
胃がんが腹腔内に広がるとがん性腹膜炎という状態になり、腹水がたまることがあります。腹水が多量にたまり、お腹が張ってくると、QOLが低下します。これに対し、腹水を抜いて、細菌やがん細胞を取り除き、濃縮して、点滴により患者さんの体内に戻す方法=CART(腹水濾過濃縮再静注法)を行うことができます。もともとご自身のものであるタンパク質などを体内に戻すことができるので、ただ腹水を抜くよりも、全身状態の低下を防ぐことができます。
また胃がんに伴う痛みや苦痛などがあった場合には、緩和チームと連携しながら、緩和ケアを提供します。がんに伴う身体的、精神的苦痛の症状緩和に努めながら、がん治療の継続をサポートし、QOLの向上をめざします。 がんの状況(終末期であるかなど)にかかわらず、がん治療の早期から緩和ケアを導入しますので、お困りの際は担当医にご相談ください。
胃がんが腹腔内に広がるとがん性腹膜炎という状態になり、腹水がたまることがあります。腹水が多量にたまり、お腹が張ってくると、QOLが低下します。これに対し、腹水を抜いて、細菌やがん細胞を取り除き、濃縮して、点滴により患者さんの体内に戻す方法=CART(腹水濾過濃縮再静注法)を行うことができます。もともとご自身のものであるタンパク質などを体内に戻すことができるので、ただ腹水を抜くよりも、全身状態の低下を防ぐことができます。
また胃がんに伴う痛みや苦痛などがあった場合には、緩和チームと連携しながら、緩和ケアを提供します。がんに伴う身体的、精神的苦痛の症状緩和に努めながら、がん治療の継続をサポートし、QOLの向上をめざします。 がんの状況(終末期であるかなど)にかかわらず、がん治療の早期から緩和ケアを導入しますので、お困りの際は担当医にご相談ください。
当院の胃癌治療の実績
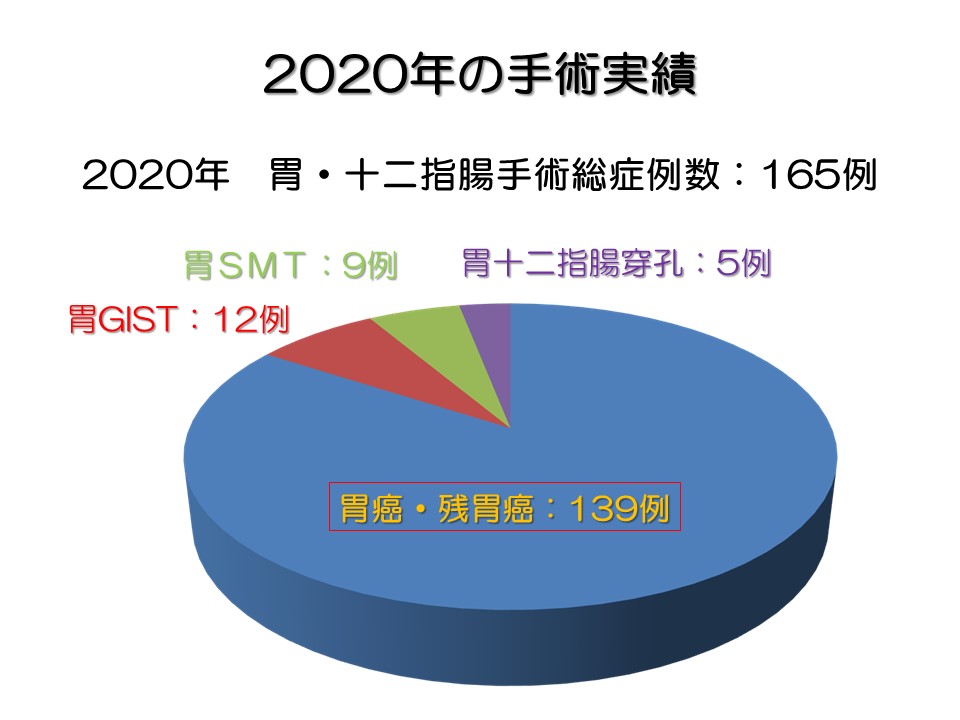
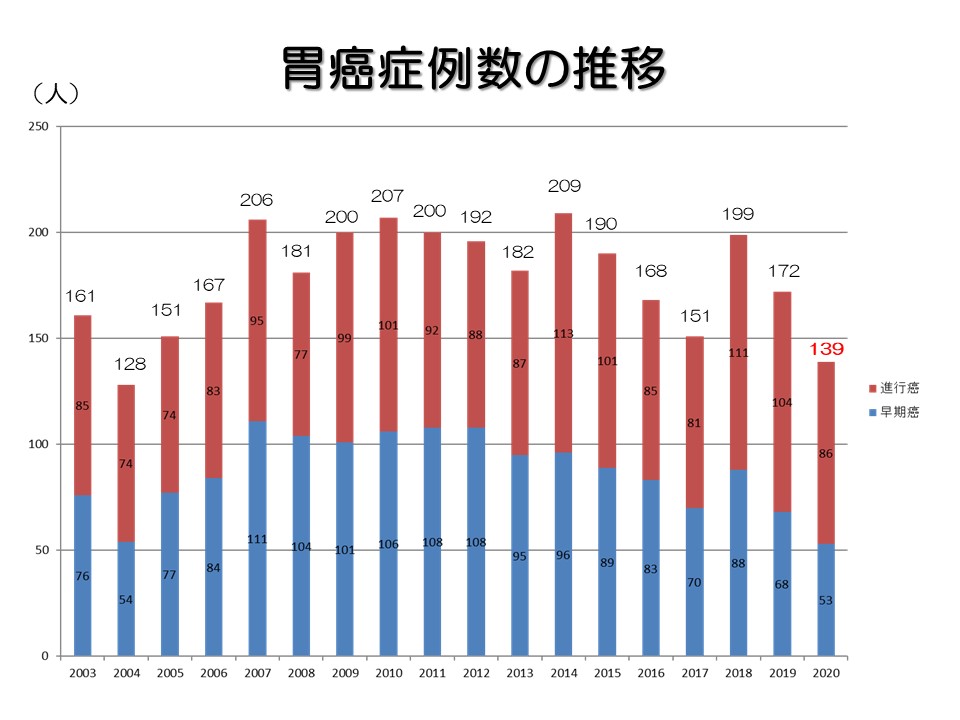
2020年度の胃癌手術症例の集計結果が出ましたのでお示しします。
1.総手術症例数と手術術式
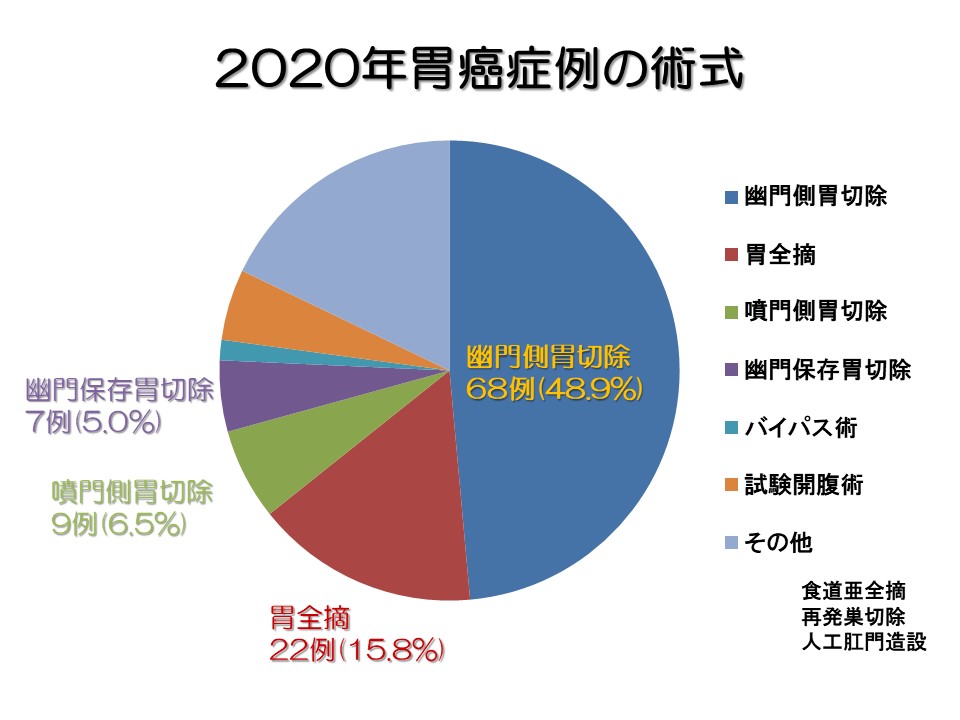
2. 術式と胃癌症例数の年間推移
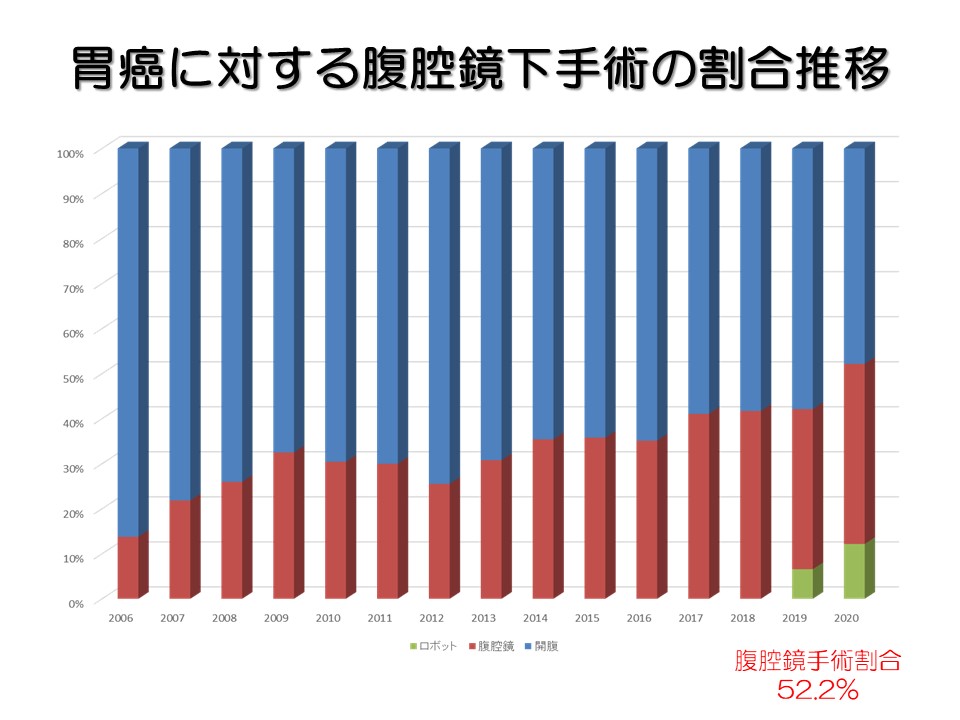
ロボット手術を含め、腹腔鏡手術の割合は増加しています。
手術を要する胃癌症例数は減少傾向です。全国的にも減少傾向であり、胃癌発生数が減少していること、内視鏡治療が増加し手術を要する症例が減少したことが影響していると考えられます。実際、手術を要する早期胃癌の割合も減少傾向です。また、2020年はコロナ禍による影響でさらに減少しました。
手術を要する胃癌症例数は減少傾向です。全国的にも減少傾向であり、胃癌発生数が減少していること、内視鏡治療が増加し手術を要する症例が減少したことが影響していると考えられます。実際、手術を要する早期胃癌の割合も減少傾向です。また、2020年はコロナ禍による影響でさらに減少しました。
大腸グループ
1.腹腔鏡手術について
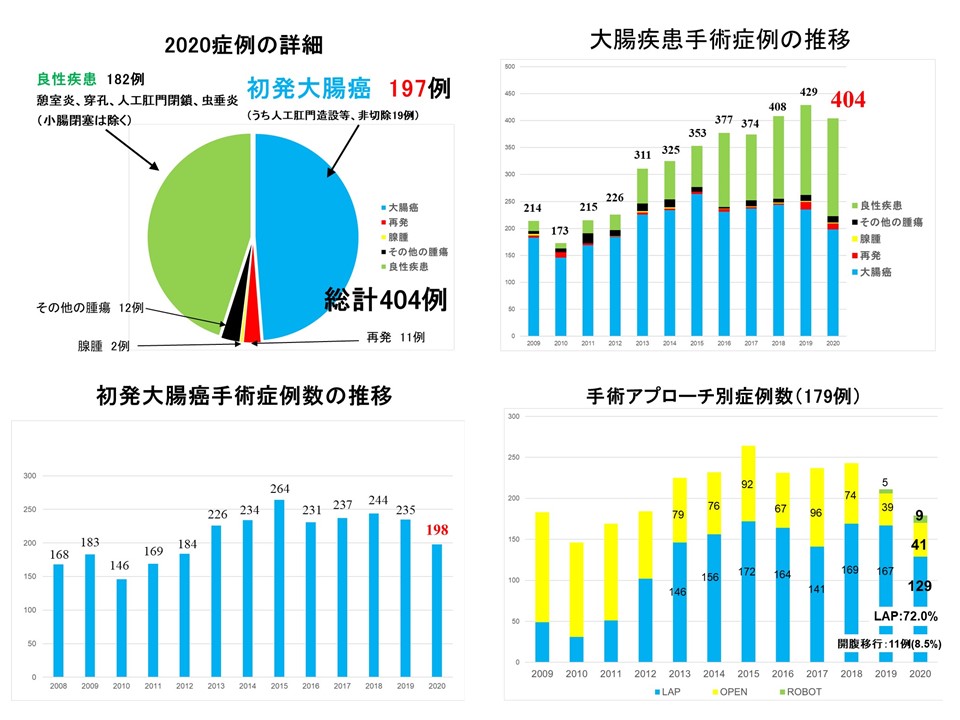
大腸グループではスタッフ5人全員が日本内視鏡外科学会の技術認定を有しており、腹腔鏡下大腸切除術の症例数も西日本トップクラスです。この手術では最も大きい切開創でも4cmから8cmの大きさであり、他に1cmの創が4~5箇所つくのみで行うことが可能です。
この手術の最も大きな利点は、患者さんにとって、通常の開腹術(約15cm前後の創を要する)より楽であり、最短では術後7日で退院されており、大部分の方が9日~12日で退院可能です。通常の手術では約2週間から3週間かかるのに比べ短期間で退院が可能でかつ早期に社会復帰が可能です。しかし傷が小さいからといって、腹腔内で行う処置は通常の開腹術と同等のことを行い、癌に対する治療としては過不足のないものです。経験数の増加とともに手技も安定し、高齢の方 術前既往症をお持ちの方でも 安全に施行可能な症例も増加しており 高齢の方 既往症をお持ちの方にも積極的に腹腔鏡手術を適応としています。
また当院では、腹腔鏡手術におけるエビデンスの作成にも力を入れております。多くの全国規模の臨床試験に参加し、外科治療の進歩に関わっています。その一つに腹腔鏡下大腸切除研究会の元で京都大学消化管外科が主研究機関となり行われた臨床試験があります。本臨床試験は『下部直腸癌に対する腹腔鏡下手術の意義』という研究名であり、本邦における下部直腸癌の外科治療における、腹腔鏡下手術の意義を探索することを目的としております。研究の方法としては、2010年から2011年に当院で手術を受けた患者さんについてカルテより情報を抽出し、集計します。プライバシー保護につきましては、データ収集時から匿名化して行います。万一、研究対象とならないことを希望される場合には当院にご連絡ください。確実に情報を削除させていただきます。

2. 直腸内肛門括約筋手術の導入 ~あなたの肛門を守りたい~
人工肛門造設術とは腸管を直接お腹の皮膚にくっつける手術で2種類に大別されます。一つは一時的人工肛門、もう一つは永久的人工肛門です。一時的とはある一定期間(おおむね1年以内)後に再度手術をして腸をもとの状態に戻すことを意味します。一部の下部直腸癌の手術時、縫合不全の際の再手術時に造設されることが大半です。一方永久的人工肛門は下部直腸癌でもかなり肛門に近い位置の直腸癌に対し施行されてきました。
しかしながら最近では以前よりもっと肛門に近い腫瘍でも肛門括約筋を一部切除することで(内括約筋切除術)肛門を温存することが可能になってきました。
すなわち日常生活において肛門の機能が保たれている患者さんでは肛門周囲の脂肪や筋肉に直接癌細胞が浸潤している場合にのみ永久的人工肛門造設術が必要になってきました。当科でも積極的にこの手術に取り組んでおり永久的人工肛門造設術の件数は減少しつつあります。
さらにごく一部の施設では肛門周囲の脂肪や筋肉に直接癌細胞が浸潤している場合においては内括約筋にくわえて外括約筋まで切除する手術が施行されておりますが、この手術に関しては術後の排便機能の面からまだ検討の余地があると考え当科では施行に踏み切っておりません。ただこの手術で肛門機能(排便機能)が十分温存されるようであれば(になれば)、将来的に永久的人工肛門が姿を消すのも夢ではないと思います。
しかしながら最近では以前よりもっと肛門に近い腫瘍でも肛門括約筋を一部切除することで(内括約筋切除術)肛門を温存することが可能になってきました。
すなわち日常生活において肛門の機能が保たれている患者さんでは肛門周囲の脂肪や筋肉に直接癌細胞が浸潤している場合にのみ永久的人工肛門造設術が必要になってきました。当科でも積極的にこの手術に取り組んでおり永久的人工肛門造設術の件数は減少しつつあります。
さらにごく一部の施設では肛門周囲の脂肪や筋肉に直接癌細胞が浸潤している場合においては内括約筋にくわえて外括約筋まで切除する手術が施行されておりますが、この手術に関しては術後の排便機能の面からまだ検討の余地があると考え当科では施行に踏み切っておりません。ただこの手術で肛門機能(排便機能)が十分温存されるようであれば(になれば)、将来的に永久的人工肛門が姿を消すのも夢ではないと思います。
3. ロボット支援手術について
大腸グループでは2019年より最新のdaVinci Xi surgical systemを用いたロボット支援直腸手術を導入し、良好な成績を得ています。特に狭い骨盤内での操作が腹腔鏡手術より優れており今後も積極的に行っていく方針です。現時点で施設認定を取得しており、通常の保険診療が可能となっています。
4.集学的治療について
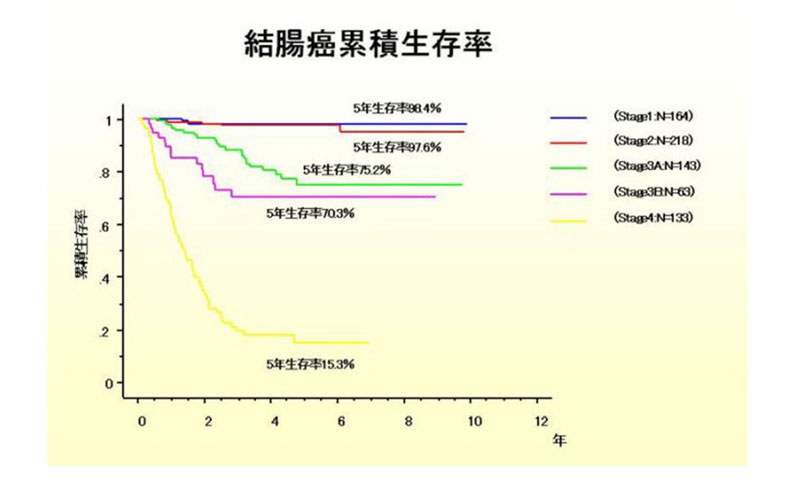
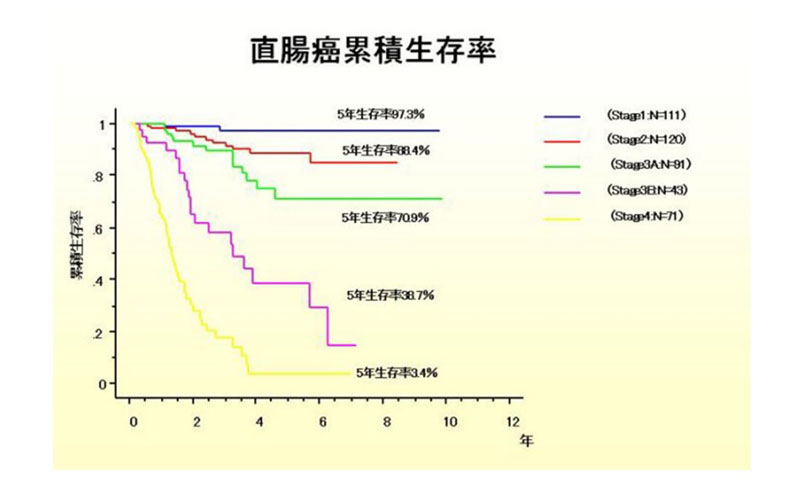
手術治療、薬物療法、放射線療法などを駆使する治療が集学的治療と呼ばれています。根治を目指した集学的治療にはほとんどの場合手術治療が欠かせないため、大腸癌に対する集学的治療は外科医を中心に腫瘍内科医、消化器内科医、放射線治療医と協力して行います。
当院では大腸癌に対する手術治療、薬物療法、放射線療法を大腸癌治療ガイドラインに則って行っています。時に海外のガイドライン(ESMOガイドライン・NCCNガイドライン)を参考にしています。また、院内で日常的におこなっている領域別キャンサーボードだけでなく、より複雑な治療方針決定を必要とされる場合には、必要に応じて開催されるキャンサーボード(外科、消化器内科、腫瘍内科、放射線治療科、放射線診断科、病理診断科の専門家が合同で治療方針を検討する会)で治療方針を決定することもあります。
大腸がんに対する薬物療法では、根治術後に再発率の低減を目的に行う術後補助化学療法と切除不能大腸癌に対するいわゆる延命目的の治療的化学療法が行われてきました。近年の分子標的薬剤などの治療的化学療法の目覚ましい進歩により、局所進行・転移再発大腸がんに対して根治的な手術ができないと判断された患者さんに薬物療法を行うことで手術可能となることが報告されるようになりました。手術療法と薬物療法の集学的治療により完治が期待できるようになったのです。特に手術治療だけで治癒できることが知られていた肝転移や肺転移においても薬物療法を使ってがんを縮小させ切除することで根治ができる患者さんが増えています。当院では大腸癌の肝転移と肺転移の患者さまに対する集学的治療の良好な治療成績を報告しています。
根治率の改善が望まれる局所進行大腸癌(結腸・直腸癌)に対しても集学的治療が期待されています。すでに欧米では直腸癌に対しては術前化学放射線療法が標準治療とされており、当院でも導入しています。しかし、本治療はさらなる治療効果が期待されており、標準治療として術前治療の行われていない結腸癌ともに術前治療による治療成績の改善が望まれます。現在、結腸癌に対する術前薬物療法や術前化学放射治療行った直腸癌に術前薬物療法をくみ合わせた治療が考案されていますが、十分なエビデンス(医学的検証)があるとはいえず、ガイドラインでの推奨度は決して高くありません。JCOG(日本臨床腫瘍研究グループ)大腸がんグループの参加施設である当院ではこれらの挑戦的治療は臨床試験に参加していただき安全に行っています。
当院では大腸癌に対する手術治療、薬物療法、放射線療法を大腸癌治療ガイドラインに則って行っています。時に海外のガイドライン(ESMOガイドライン・NCCNガイドライン)を参考にしています。また、院内で日常的におこなっている領域別キャンサーボードだけでなく、より複雑な治療方針決定を必要とされる場合には、必要に応じて開催されるキャンサーボード(外科、消化器内科、腫瘍内科、放射線治療科、放射線診断科、病理診断科の専門家が合同で治療方針を検討する会)で治療方針を決定することもあります。
大腸がんに対する薬物療法では、根治術後に再発率の低減を目的に行う術後補助化学療法と切除不能大腸癌に対するいわゆる延命目的の治療的化学療法が行われてきました。近年の分子標的薬剤などの治療的化学療法の目覚ましい進歩により、局所進行・転移再発大腸がんに対して根治的な手術ができないと判断された患者さんに薬物療法を行うことで手術可能となることが報告されるようになりました。手術療法と薬物療法の集学的治療により完治が期待できるようになったのです。特に手術治療だけで治癒できることが知られていた肝転移や肺転移においても薬物療法を使ってがんを縮小させ切除することで根治ができる患者さんが増えています。当院では大腸癌の肝転移と肺転移の患者さまに対する集学的治療の良好な治療成績を報告しています。
根治率の改善が望まれる局所進行大腸癌(結腸・直腸癌)に対しても集学的治療が期待されています。すでに欧米では直腸癌に対しては術前化学放射線療法が標準治療とされており、当院でも導入しています。しかし、本治療はさらなる治療効果が期待されており、標準治療として術前治療の行われていない結腸癌ともに術前治療による治療成績の改善が望まれます。現在、結腸癌に対する術前薬物療法や術前化学放射治療行った直腸癌に術前薬物療法をくみ合わせた治療が考案されていますが、十分なエビデンス(医学的検証)があるとはいえず、ガイドラインでの推奨度は決して高くありません。JCOG(日本臨床腫瘍研究グループ)大腸がんグループの参加施設である当院ではこれらの挑戦的治療は臨床試験に参加していただき安全に行っています。
肝胆膵グループ
学会から専門の認定を受けた医師(日本肝胆膵外科学会 高度技能指導医/専門医)3名によって診療を行っています。
肝胆膵領域の悪性腫瘍の年間切除症例は130~170例です。そのうち、肝細胞がんや膵臓がんなどに対する高難度手術と呼ばれる手術数は年間90~110例です。これらの実績により当科では高度な専門知識と技術を擁する日本肝胆膵外科学会 高度技能医を養成する高度技能医修練施設Aに認定されています。
肝胆膵領域の悪性腫瘍の年間切除症例は130~170例です。そのうち、肝細胞がんや膵臓がんなどに対する高難度手術と呼ばれる手術数は年間90~110例です。これらの実績により当科では高度な専門知識と技術を擁する日本肝胆膵外科学会 高度技能医を養成する高度技能医修練施設Aに認定されています。
当科の特色について
① 体の負担の少ない手術への取り組み
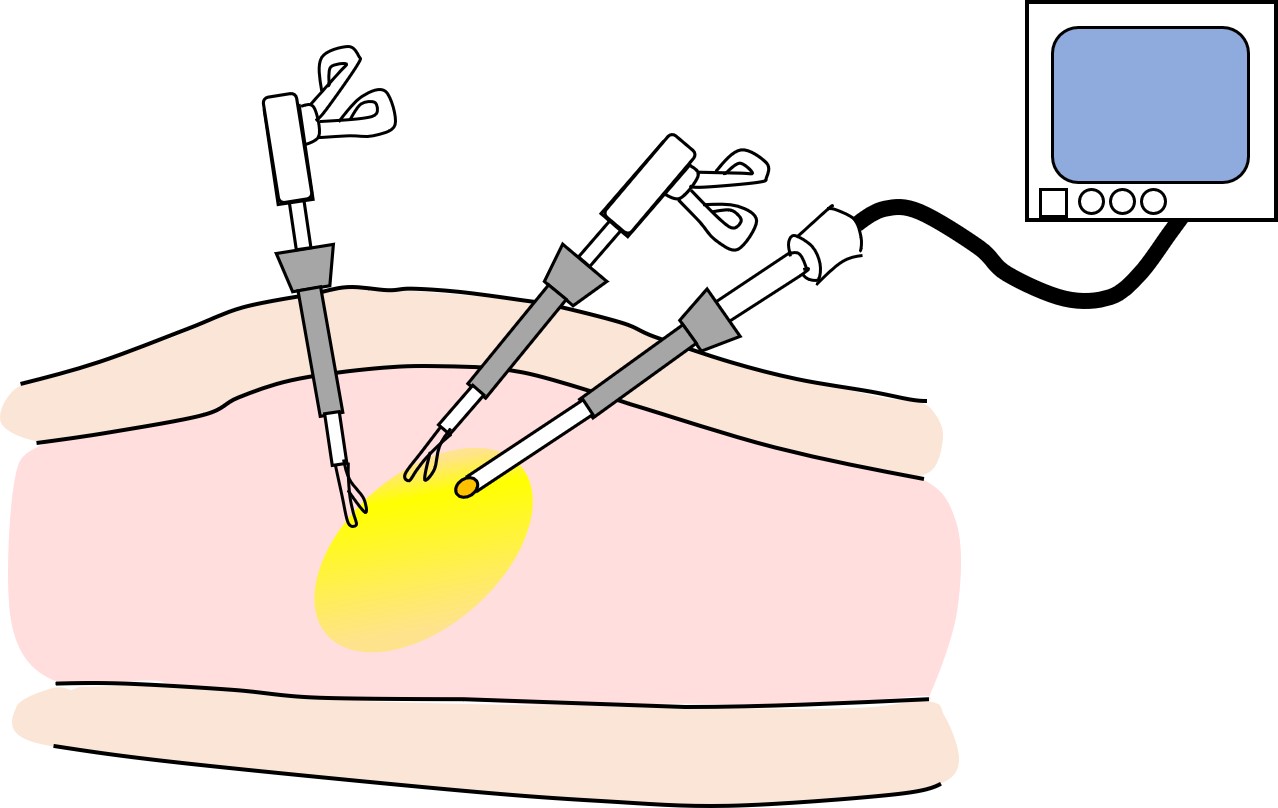
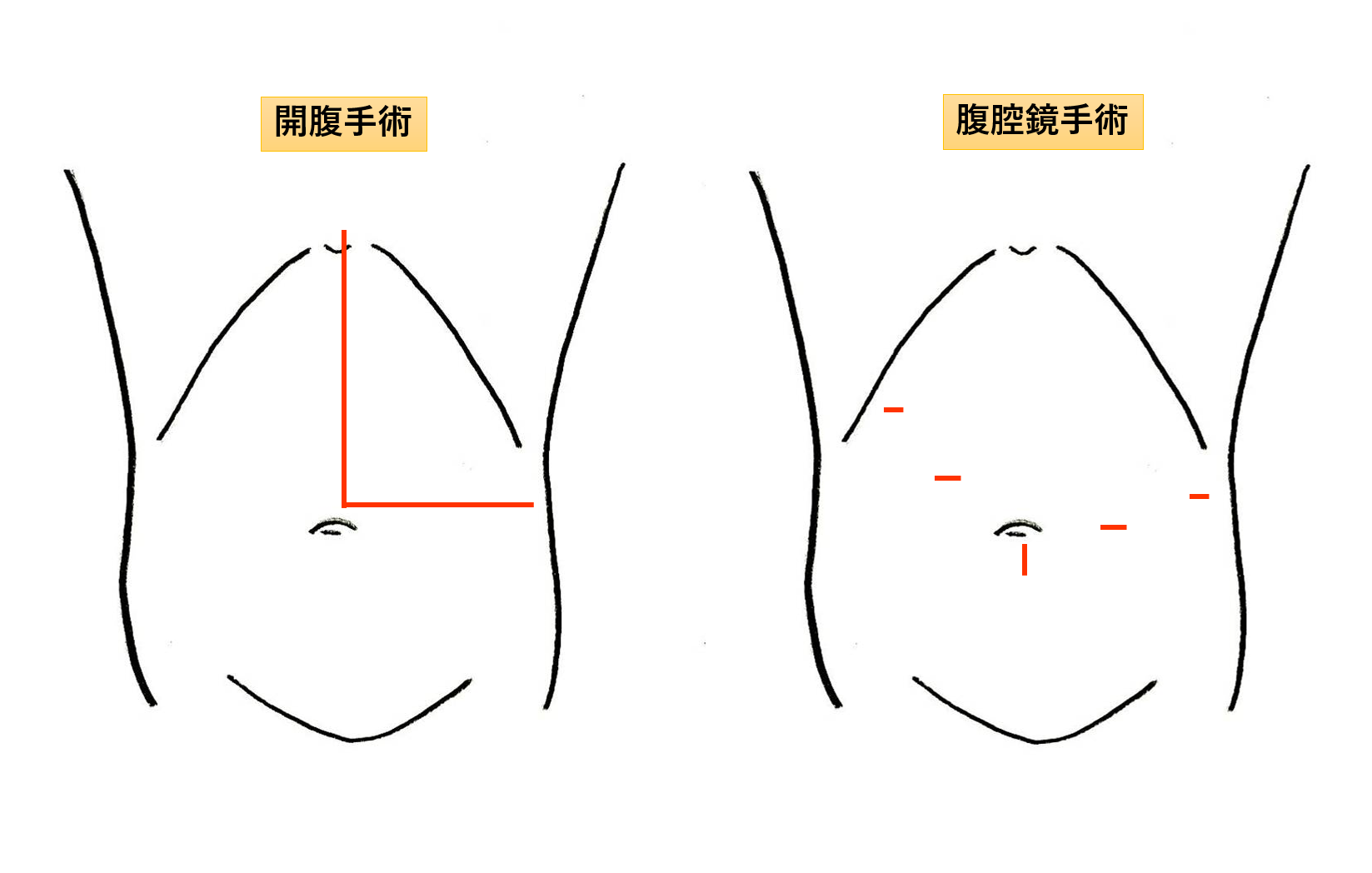
・腹腔鏡手術:
腹腔鏡下手術とは数カ所のキズ(5から12mm)から器具を出し入れする筒(トロカール)を挿入し、そこからカメラ(腹腔鏡)や鉗子を挿入し、術者は腹腔鏡で映したおなかの中をモニター画面で見ながら鉗子などを操作して行う手術です。
腹腔鏡手術の開腹手術に対する利点としては①キズが小さい、②術後の痛みが軽い、③入院期間が短い、といったことが挙げられます。
しかし、いくら負担が軽いといっても 根治性(癌をしっかりと遺残なく切除すること)、安全性(出血、合併症)について開腹手術と同じでなければなりません。当科では膵臓がん、肝細胞がんに対しても開腹手術と同じクオリティを保ちながら、積極的に腹腔鏡手術を導入
していっております(しかし、癌の進行状況など条件によっては腹腔鏡手術の適応にはならない場合があります)。
腹腔鏡下手術とは数カ所のキズ(5から12mm)から器具を出し入れする筒(トロカール)を挿入し、そこからカメラ(腹腔鏡)や鉗子を挿入し、術者は腹腔鏡で映したおなかの中をモニター画面で見ながら鉗子などを操作して行う手術です。
腹腔鏡手術の開腹手術に対する利点としては①キズが小さい、②術後の痛みが軽い、③入院期間が短い、といったことが挙げられます。
しかし、いくら負担が軽いといっても 根治性(癌をしっかりと遺残なく切除すること)、安全性(出血、合併症)について開腹手術と同じでなければなりません。当科では膵臓がん、肝細胞がんに対しても開腹手術と同じクオリティを保ちながら、積極的に腹腔鏡手術を導入
していっております(しかし、癌の進行状況など条件によっては腹腔鏡手術の適応にはならない場合があります)。
・ロボット手術
現在、肝胆膵領域ではまだ一部の施設でしか導入されていない状況ではありますが、当院では膵体尾部切除をロボット手術で行う体制が整っており適応のある患者様に積極的に行っております。今後は膵頭十二指腸切除にも準備を進めて導入していく予定であります。
② 高度進行がんに対する挑戦
・集学的治療
肝胆膵領域では、発見時には癌が進行していて根治手術が難しい状態であることが時にあります。しかし、そのような場合にも決してあきらめず、内科と協力のもと抗がん剤治療などを行い、癌の大きさや勢いを小さくした後に根治手術をする集学的治療を積極的に行っています。
・高度進行がんに対する大きな手術
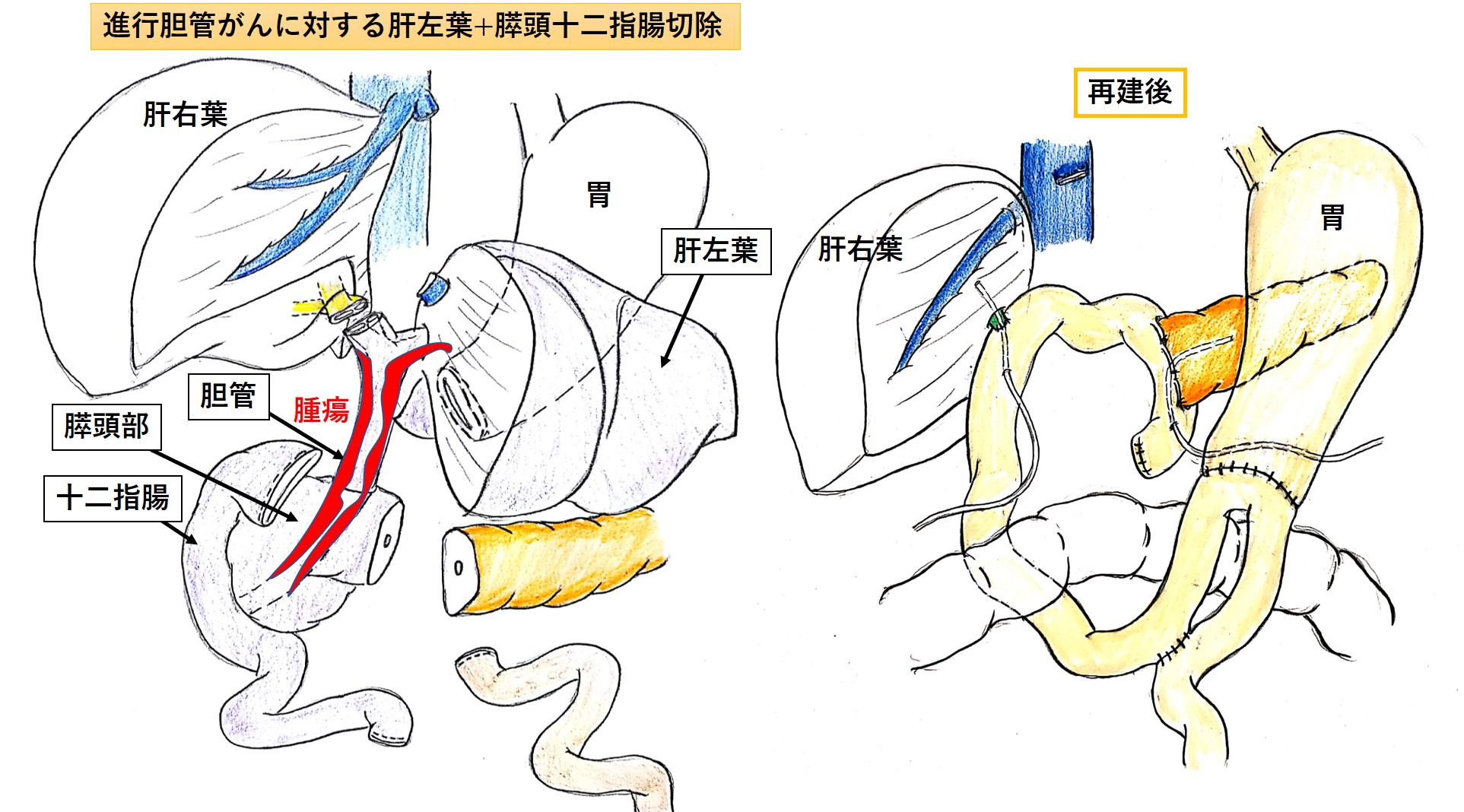
当科では低侵襲の腹腔鏡手術だけではなく、高度に進行したがんに対しても肝臓(右葉もしくは左葉など)と膵臓(頭部)を両方同時に切除する肝膵同時切除を含めた大きな手術も行っております。この10年で6例の肝膵同時切除を行っていますが、大きな合併症は一例も経験しておりません。
肝胆膵領域では、発見時には癌が進行していて根治手術が難しい状態であることが時にあります。しかし、そのような場合にも決してあきらめず、内科と協力のもと抗がん剤治療などを行い、癌の大きさや勢いを小さくした後に根治手術をする集学的治療を積極的に行っています。
・高度進行がんに対する大きな手術
当科では低侵襲の腹腔鏡手術だけではなく、高度に進行したがんに対しても肝臓(右葉もしくは左葉など)と膵臓(頭部)を両方同時に切除する肝膵同時切除を含めた大きな手術も行っております。この10年で6例の肝膵同時切除を行っていますが、大きな合併症は一例も経験しておりません。
肝がんの治療
肝がんに対しては採血検査、超音波、CT、MRI検査でがんの状態、進行度について調べます。また、肝がんは肝機能によって行うことができる治療法が異なってくるため、患者さま一人ひとりの肝機能を特殊な検査(肝ICG検査や肝アシアロシンチグラムなど)で詳しく調べて、どのような治療方法(カテーテル塞栓、ラジオ波焼灼、手術)が良いか、また手術するとすればどの術式がその方にとって最も安全性が高く、かつ、がんに対する根治性に優れるか検討します。
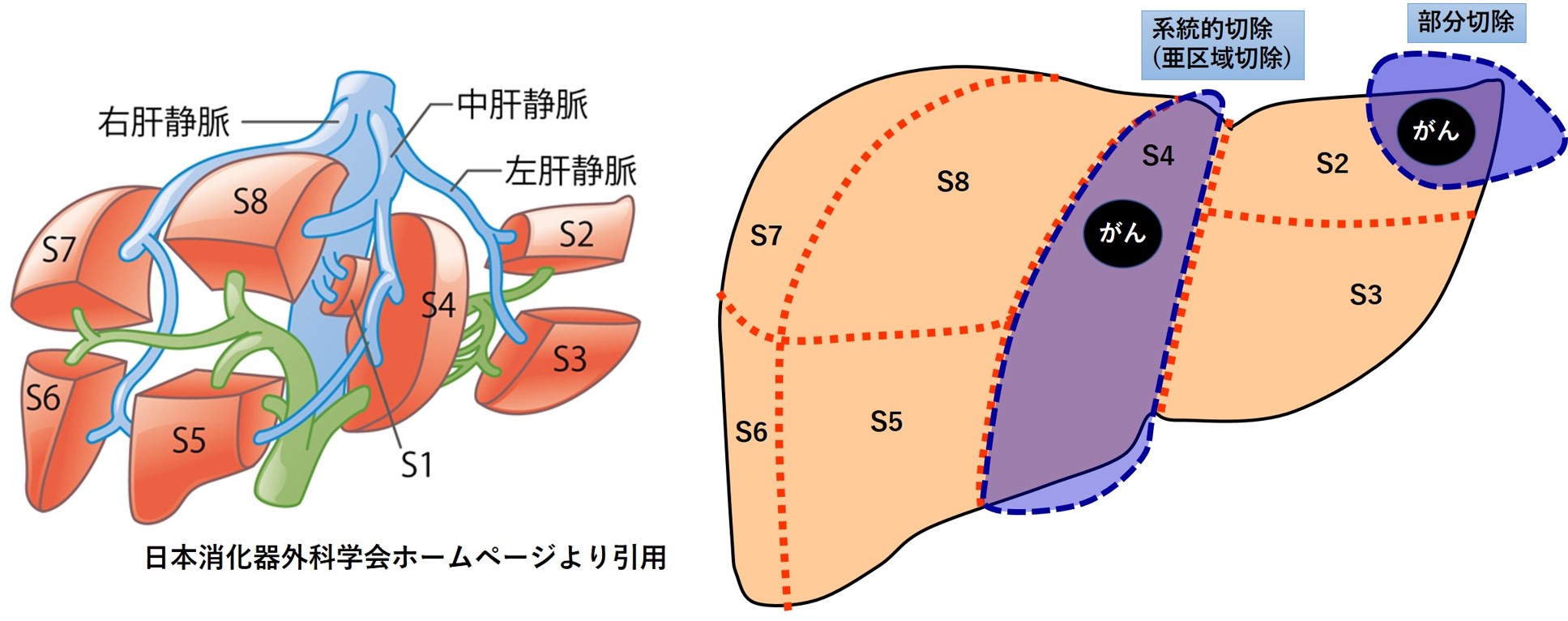
肝臓は下図のごとく8つの「亜区域」とよばれる領域に分かれています。おおざっぱに言うと、それぞれの亜区域にはその亜区域を担当する血管・胆管(下図ではふたつをまとめて緑色の脈管として書かれています)があります。切除の方法(術式)は腫瘍と腫瘍のまわりだけを切除する部分切除と、腫瘍が存在する亜区域すべてを切除する系統的切除の2つに大きく分けられます。系統的肝切除は、外側区域切除を除き、日本肝胆膵外科学会では高度な技能を要する高難度肝胆膵外科手術に分類されています
肝細胞がんはがんが存在する亜区域内にがん細胞が広がりやすいことが分かっていますので、がんの再発をなるべく減らすことができるように当科では系統的切除にこだわって手術を行っています。
肝臓は下図のごとく8つの「亜区域」とよばれる領域に分かれています。おおざっぱに言うと、それぞれの亜区域にはその亜区域を担当する血管・胆管(下図ではふたつをまとめて緑色の脈管として書かれています)があります。切除の方法(術式)は腫瘍と腫瘍のまわりだけを切除する部分切除と、腫瘍が存在する亜区域すべてを切除する系統的切除の2つに大きく分けられます。系統的肝切除は、外側区域切除を除き、日本肝胆膵外科学会では高度な技能を要する高難度肝胆膵外科手術に分類されています
肝細胞がんはがんが存在する亜区域内にがん細胞が広がりやすいことが分かっていますので、がんの再発をなるべく減らすことができるように当科では系統的切除にこだわって手術を行っています。
肝細胞がんに対して腹腔鏡手術
当科では肝細胞がんに対して腹腔鏡手術を取り入れています。図のように開腹手術と比べると腹腔鏡手術はとても小さなキズで行うことができます。難度の高い系統的切除も腹腔鏡手術で行っています。
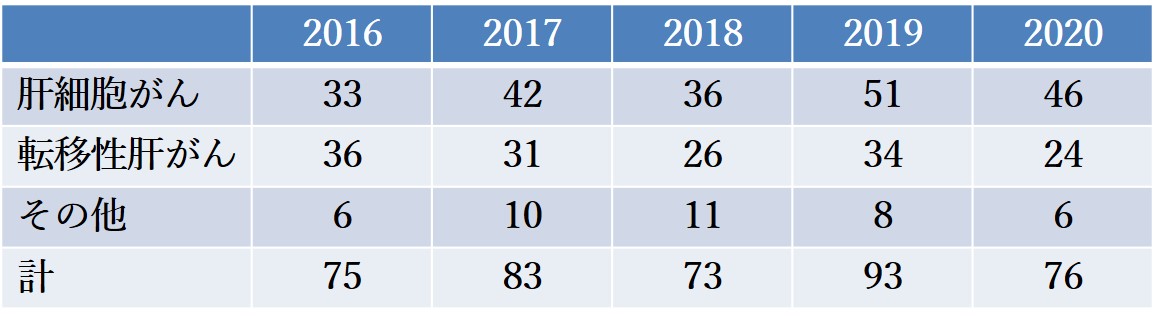
肝がんの症例数
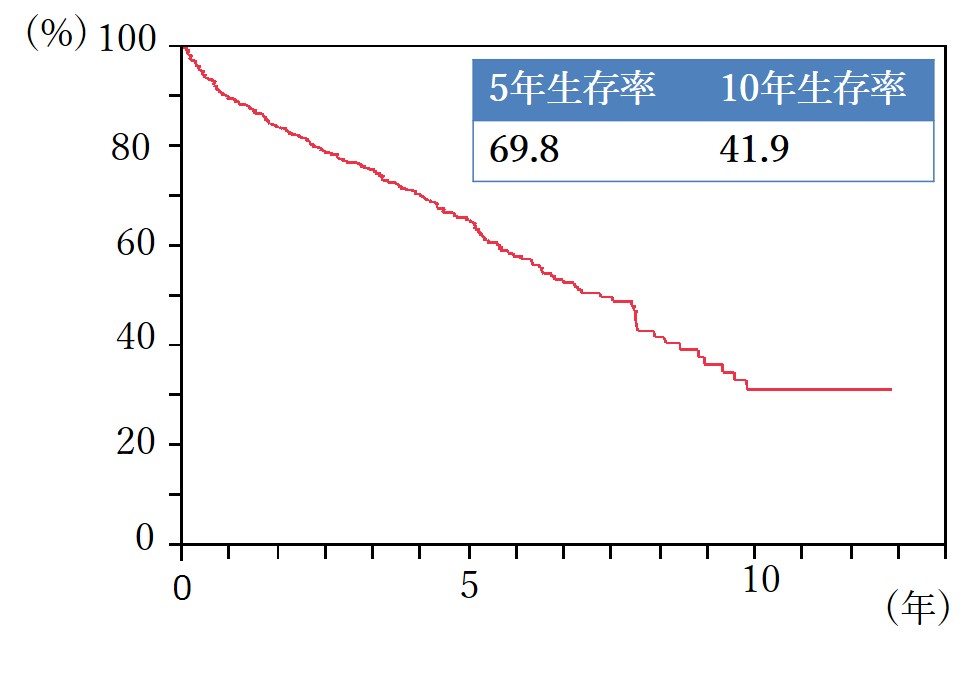
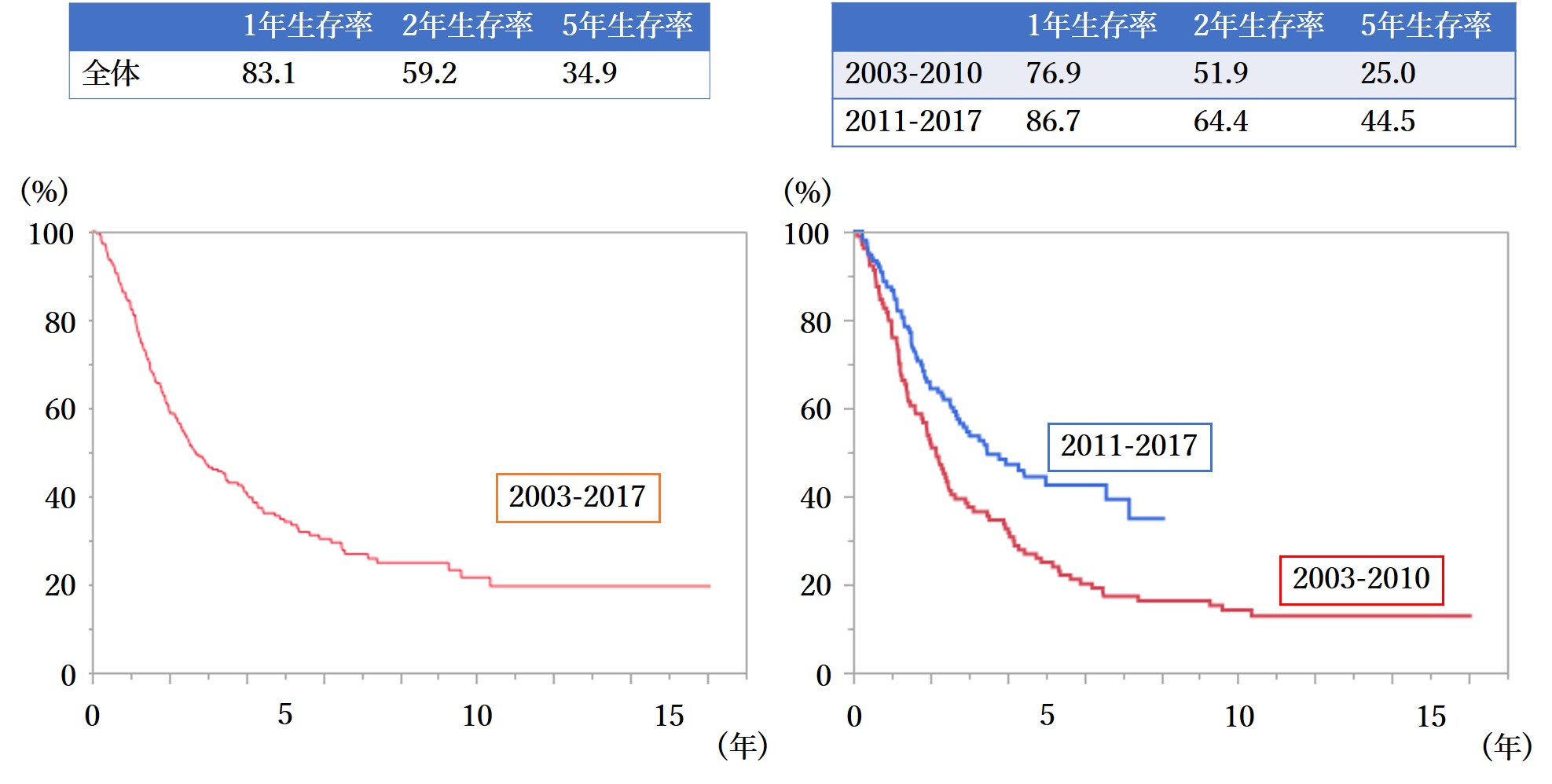
当院における肝細胞がん切除患者さんの生存率グラフ(2003年から2017年)
膵がんの治療
膵がんは消化器がんの中では最も治療が困難な疾患の一つです。しかし、最近の抗がん剤、手術技術の向上により治療成績は向上しています。
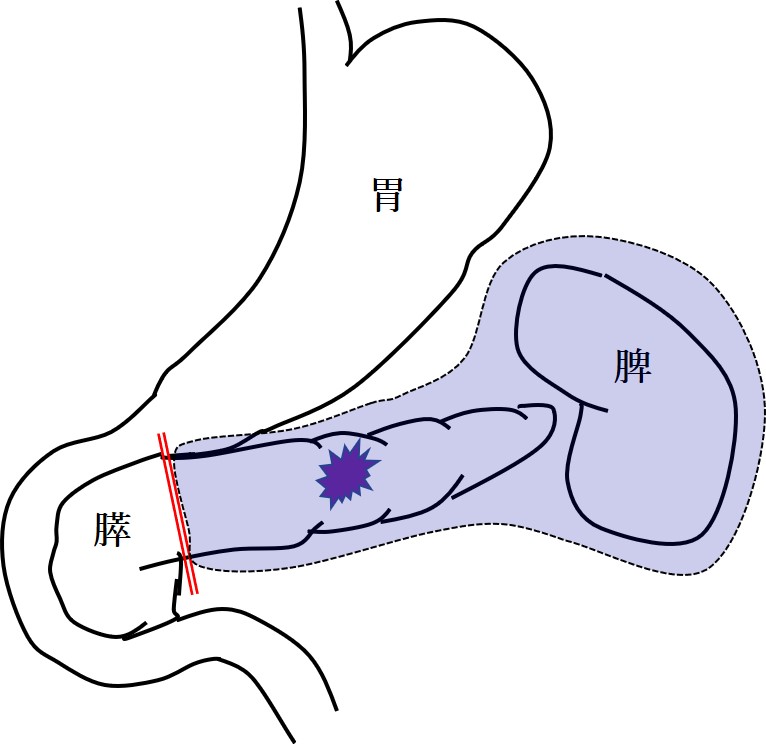
他の臓器に転移がない場合には手術が最も根治性の高い治療になります。手術はがんが膵頭部にある場合には膵頭十二指腸切除を、膵体尾部にある場合には膵体尾部切除を行います。
他の臓器に転移がない場合には手術が最も根治性の高い治療になります。手術はがんが膵頭部にある場合には膵頭十二指腸切除を、膵体尾部にある場合には膵体尾部切除を行います。
膵頭十二指腸切除
膵頭十二指腸切除は、膵頭部、胆管、胆嚢、十二指腸を周囲のリンパ節と一緒に切除する術式です。おなかの手術では最も大きな手術の一つです。手術にかかる時間はおよそ6時間から8時間です。
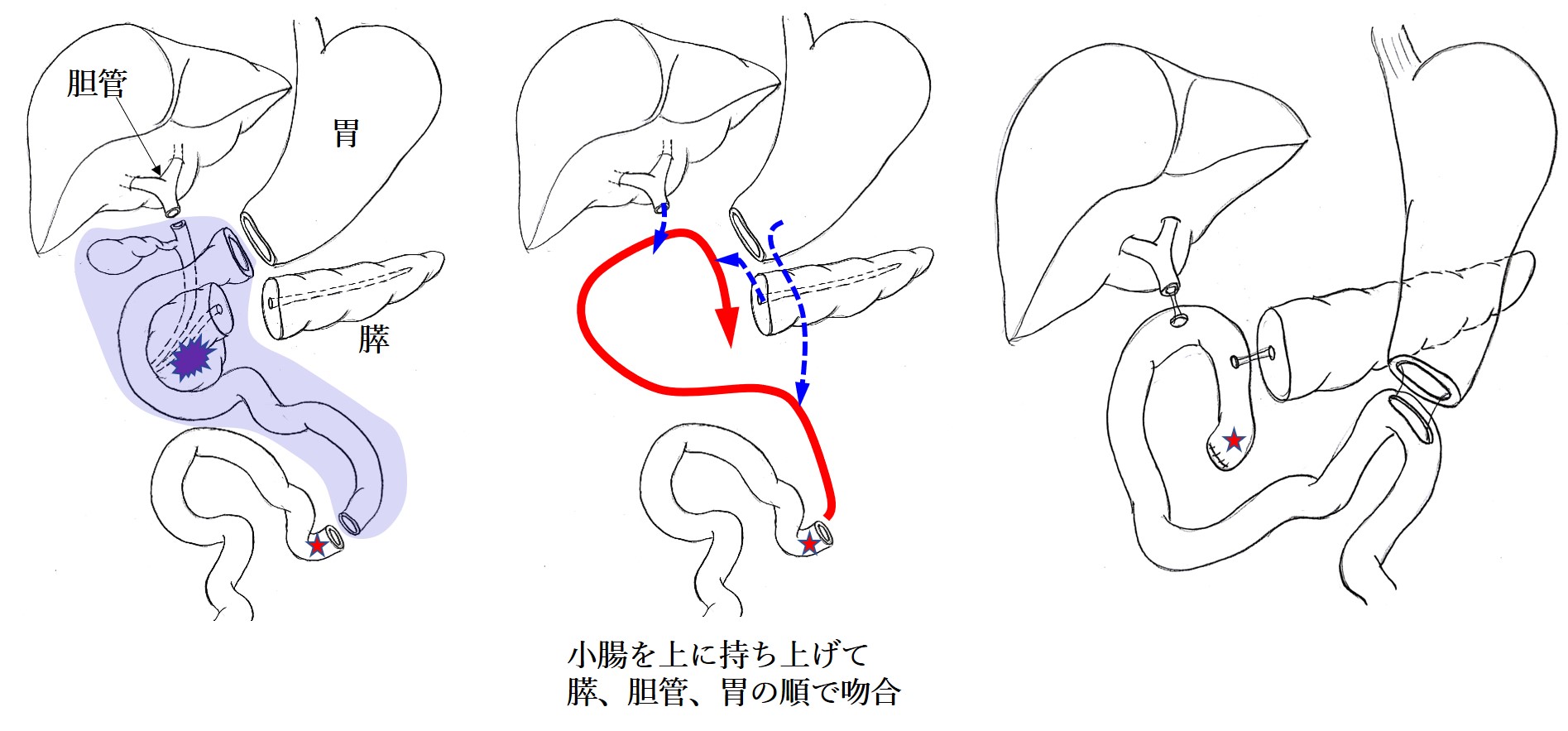
膵体尾部切除
膵体尾部切除は膵体尾、脾臓を周囲のリンパ節と一緒に切除する術式です。当科では基本的に膵体尾部切除は腹腔鏡で手術を行っています。手術にかかる時間はおよそ5時間から6時間(腹腔鏡手術)です。ただし、がんが周囲の臓器や主要な血管に浸潤がある場合には開腹で手術を行います。
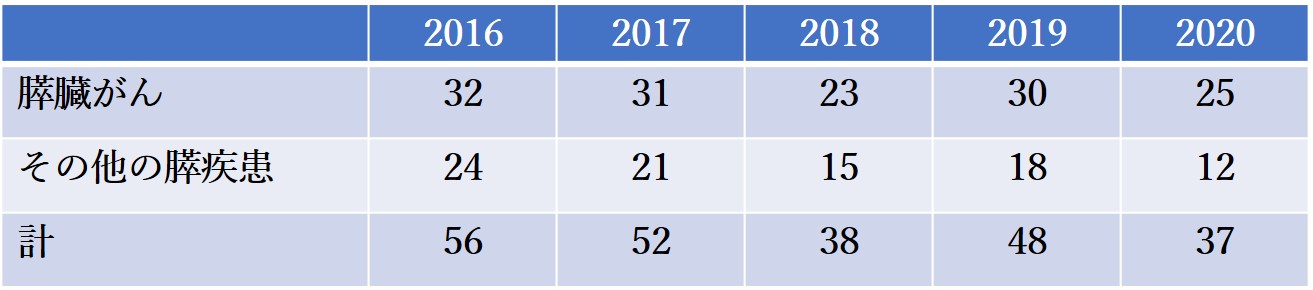
膵疾患の切除症例数
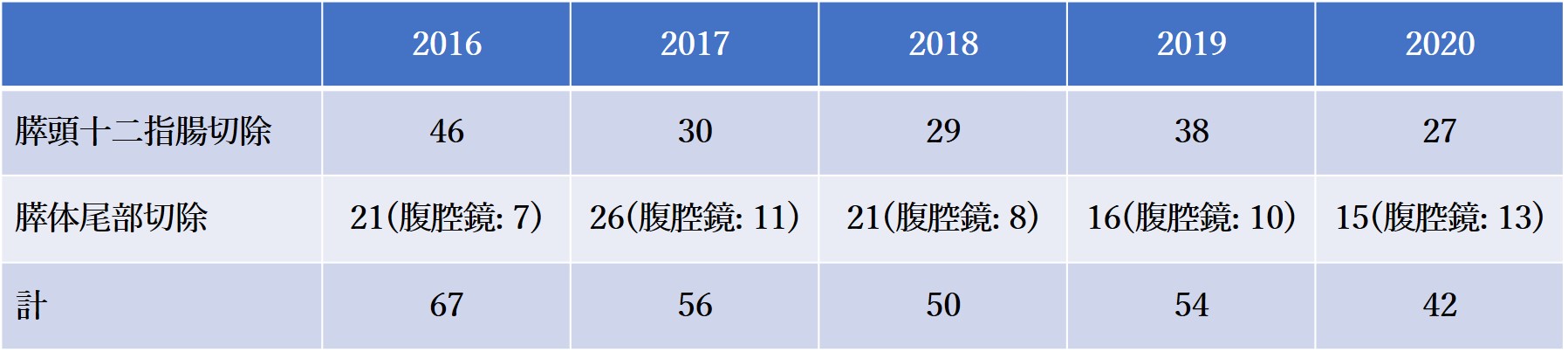
膵頭十二指腸切除と膵体尾部切除症例数
当院における膵がん切除患者さんの生存率グラフ(2003年から2017年)
膵がん術後の生存率は下図のごとく、抗がん剤や手術技術の向上により近年はずいぶん良くなってきています。
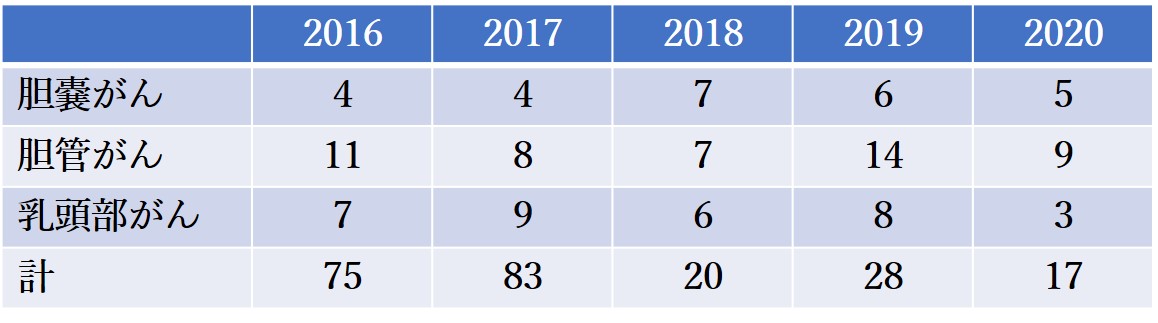
胆道がん
胆道がんの切除症例数
 English
English